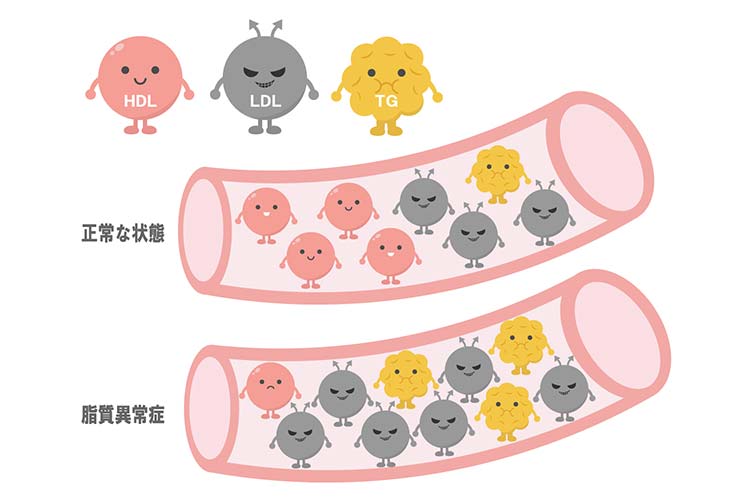
血液中には、コレステロールや中性脂肪など様々な脂質が含まれますが、これらが基準値より外れ、異常な数値が示されている状態を総称する病名が「脂質異常症」です。
以前は高脂血症と呼ばれていましたが、血液中の脂質が高値を示す状態だけではなく、低値の状態でも問題となることが判明し、日本動脈硬化学会では2007年より「高脂血症」と呼ばれていた病名を「脂質異常症」と変更しました。
なお同学会の調査によれば、日本人の約3割の方々が何らかの脂質異常症を抱えているのではないかと推定しています。
中でも40代以上の世代の方々に有病率が高いことも特徴です。
脂質異常症は血液中に含まれる脂質が正常な範囲を超えて増加、もしくは減少している場合をいいます。
詳細にいえば、LDL(悪玉)コレステロールや中性脂肪(トリガリセライド)の数値が基準とされる数値よりも上昇している、もしくはHDL(善玉)コレステロールの数値が基準値よりも低下しているといったことが挙げられます。
日本動脈硬化学会が定めた診断基準によれば、具体的な数値は以下の通りになります。
| LDLコレステロール | 140mg/dL以上 | 高LDLコレステロール血症 |
|---|---|---|
| 120~139mg/dL | 境界域高LDLコレステロール血症** | |
| HDLコレステロール | 40mg/dL未満 | 低HDLコレステロール血症 |
| トリグリセライド | 150mg/dL以上 (空腹時採血*) | 高トリグリセライド血症 |
| 175mg/dL以上 (随時採血*) | ||
| Non-HDLコレステロール | 170mg/dL以上 | 高non-HDLコレステロール血症 |
| 150~169mg/dL | 境界域高non-HDLコレステロール血症** |
*基本的に10時間以上の絶食を「空腹時」とする。ただし水やお茶などカロリーのない水分の摂取は可とする。空腹時であることが確認できない場合を「随時」とする。
** スクリーニングで境界域高LDL-C血症、境界域高non-HDL-C血症を示した場合は、高リスク病態がないか検討し、治療の必要性を考慮する。
上記のいずれかに該当する場合に脂質異常症と診断されます。
ちなみにこの基準値は、日本人の疫学調査をもとに設定されたもので、欧米の基準とは若干異なる数値となっています。
脂質異常症はいくつかのタイプに分類されます。
それぞれのタイプによって、発症リスクが高いとされる疾患、治療内容なども変わりますので、正確に分類していく必要があります。
LDLコレステロールというのは、悪玉コレステロールと呼ばれることが大半です。
この数値が140mg/dL以上になれば、高LDLコレステロール血症と診断されます。
同コレステロールは、血管壁に蓄積しやすく、動脈硬化を促進させやすくします。
同タイプは、日本人の全脂質異常症患者様の中でも最も多く、虚血性心疾患(狭心症・心筋梗塞)などの冠動脈疾患との関連が強いことも多くの研究結果から指摘されています。
原因としては、遺伝的要因、食事でのコレステロール摂取過多、飽和脂肪酸の過剰摂取などが挙げられます。
また遺伝性疾患のひとつである家族性高コレステロール血症(FH)は、LDLコレステロールの数値が異常な高値となります。
この場合、若い世代であっても動脈硬化性疾患(心筋梗塞、脳梗塞 等)の発症リスクが高くなります。
ちなみに家族性高コレステロール血症の患者様は、日本では約500人に1人の割合で存在するのではないかといわれています。
HDLコレステロールは、善玉コレステロールとも呼ばれます。
これは血管壁などに蓄積しているLDLコレステロールを回収し、それらを肝臓へと運ぶ働きをするものです。
したがって、これが体内で減少しているとなれば、LDLコレステロールは蓄積していき、この場合も動脈硬化を進行させます。
採血検査の結果、HDLコレステロール値が40mg/dL未満であると確認されると、低HDLコレステロール血症と診断されます。
同タイプも冠動脈疾患の発症リスクが高くなります。
同タイプの発症原因としては、肥満、慢性的な運動不足、喫煙のほか、糖尿病や高中性脂肪血症にある場合などが挙げられています。
そのほか、遺伝的要因の影響もあるのではないかともいわれています。
この場合の治療では、食事療法や運動療法など生活習慣の見直しが大切です。
余剰とされるエネルギーを脂肪組織に貯蔵していくのが中性脂肪(トリガリセライド)です。
中性脂肪は、体を動かすエネルギー源になったり、体温維持や臓器の保護をしたりする役割もします。
それでも空腹時採血の結果、中性脂肪値が150mg/dL以上と確認されると高トリガリセライド血症と診断されます。
同タイプは、糖尿病をはじめ、肥満、メタボリックシンドロームと関連があるとされています。
糖質の過剰摂取、多量のアルコール、日頃の運動不足等が原因となることが多いです。
このほか、薬剤(ステロイド薬、利尿薬 等)の影響による副作用によって、中性脂肪の数値が上昇することもあります。
なお中性脂肪の数値が500mg/dL以上と異常に高ければ、急性膵炎を引き起こす可能性も高くなります。
ちなみに数値の上昇が中程度だとしても、密度が高いとされるLDL粒子が増えるようになるので、動脈硬化の進行は早まるのではないかといわれています。
上記の脂質異常症のタイプが複数組み合わさった状態が複合型です。
この場合、LDLコレステロールと中性脂肪の数値が同時に上昇しているケースがよく見受けられます。
この状態というのは、2型糖尿病の患者様やメタボリックシンドロームの方に現れやすいパターンです。
この複合型の脂質異常症は、単一の脂質異常症のタイプと比較しても動脈硬化性疾患の発症リスクが高くなるとしています。
なかでもアテローム性動脈硬化の進行を早めるとされています。
治療をする場合、まず生活習慣の改善(食事療法、運動療法、禁煙 等)から始めていきます。
さらに薬物療法が必要となれば、併せて行うことになります。
多くは、スタチン系薬剤やフィブラート系薬剤が用いられます。
服用にあたっては、副作用の影響もあるので、医師による薬剤の管理も重要になります。
発症の原因については、大きく「原発性」と「二次性」に分けられます。
原発性は、日頃の生活習慣や遺伝的要因が引き金になるとされ、二次性は別の病気や薬剤が原因となって発症するタイプです。それぞれの特徴は次の通りです。
生活習慣が原因となる場合は、まず日頃の食生活というのがあります。
この場合、高脂肪や高カロリーの食事を摂り過ぎている傾向があります。
なかでも飽和脂肪酸やトランス脂肪酸が多く含まれる食品(ファストフード等の加工食品、マーガリン、バター 等)の過剰摂取は、LDLコレステロールの数値を上昇させ、お菓子やジュースなど糖分を多く含む食品の過剰摂取は中性脂肪の数値を上昇させます。
また厚労省の調査によれば、日本人の約6割の方は運動不足とされており、これも脂質代謝を悪化させる要因です。
定期的に運動することは、HDL(善玉)コレステロールを増加させ、LDL(悪玉)コレステロールや中性脂肪を減少させる効果があるので、日常生活に取り入れてください。
上記以外では、アルコール(とくに日本酒やビール)の過剰摂取も中性脂肪の数値を上昇させますので、1日20〜30g(ビール中瓶1本程度:成人男性の場合)を適量としてください。
また喫煙も、LDLコレステロールや中性脂肪を増加させ、HDLコレステロールを減少させます。
さらにタバコに含まれるニコチン等の成分には血管内を損傷させてしまい動脈硬化の進行を早めるので禁煙を実践します。
このほかストレスは、コルチゾール(ステルスホルモンの一種)の分泌を促進させ、脂質代謝に悪影響となるので注意が必要です。
これは生活習慣とは別で、遺伝による要素が関係して発症する脂質異常症です。
その中でも最も代表的として知られているのが、家族性高コレステロール血症(FH)です。これは、LDLコレステロール受容体の遺伝子変異によって発症するとされるもので、日本人ではおよそ500人に1人の割合で発症するとされています。
若年世代から顕著な高LDLコレステロール血症がみられ、早期に冠動脈疾患に発症してしまうリスクが高くなります。
なお両親より変異遺伝子を受け継ぐようなことがあれば、心筋梗塞を10代で発症することもあります。
このほか、総コレステロールと中性脂肪の両方の数値が上昇し、冠動脈疾患の発症リスクが高くなる家族性複合高脂血症(日本人ではおよそ100人に1人の割合で発症)、家族性Ⅲ型高脂血症(アポリポタンパクE2/E2の遺伝子型を持つ方に限定、中間型リポタンパク(レムナント)が蓄積されていく病気、手のひらや肘、膝などにコレステロールが蓄積しやすい)などもあります。
脂質異常症ではない別の病気や薬剤の影響によって、脂質代謝が乱れている状態が二次性脂質異常症です。
二次性脂質異常症を引き起こす他の疾患としては、まず糖尿病があります。
この場合、インスリンが働かなくなることで、中性脂肪の合成が促進されるほか、HDLコレステロールも低下していきます。
2型糖尿病の患者様では高中性脂肪血症とHDLコレステロール低値の組み合わせが多くみられます。
ちなみに日本人の全糖尿病患者様の7割程度の方に脂質異常がみられるとされています。
また甲状腺ホルモンは、脂質代謝に大きく関係するとされていますが、甲状腺機能低下症の患者様では、LDLコレステロールの代謝が遅延するようになります。
これによって、血液中のLDLコレステロール値は上昇しますが、不足している甲状腺ホルモンを補充することで脂質異常の状態が改善していくこともあります。
慢性腎臓病の患者様にも併発しやすいです。
この場合、尿中にたんぱく質(アルブミン)が漏出します。
すると体内では、その不足を解消しようとアルブミンが生成されますが、その際にLDLコレステロールも作られます。これが血液中で脂質が増え、脂質異常を引き起こすこともあります。
上記以外にも、ネフローゼ症候群、閉塞性黄疸、肝疾患(脂肪肝、初期の肝臓障害)、膠原病などによって発症することがあります。
患者様が使用している薬剤が脂質代謝に悪影響を及ぼし、脂質異常症を発症することがあります。
この場合、別の薬剤との変更、あるいは使用薬の量の調整が必要です。
異常を感じた場合は、速やかに医師へご相談ください。主な薬剤には以下のようなものがあります。
脂質異常症と診断されても多くの患者様に自覚症状が出ることはありません。
なぜなら血液中の脂質濃度が高い状態になったとしても、神経系統(痛みや不快感を感じる器官)への影響がほとんどないためです。
そのため多くの患者様は、健康診断の結果を見て、初めて脂質異常症の発症に気づくことが大半です。
それでも自覚症状が出ないからと長期間の放置が続けば、血管内にコレステロールは蓄積し、動脈硬化はさらに進行していきます。
この場合、全身の血管が影響を受けるので、様々な合併症が発症しやすくなります。初期段階は無症状ですが、動脈硬化を進行させることで、以下の疾患や症状がみられるようになります。
心臓に血液を供給する冠動脈が動脈硬化の促進で狭窄すれば、胸痛や胸部圧迫感、息切れ等の狭心症の症状がみられます。
さらに冠動脈が閉塞すれば、心筋梗塞を引き起こされることもあります。
脳内の血管で動脈硬化が進行すれば、一過性脳虚血発作(TIA)、あるいは脳梗塞の発症リスクが高くなります。その前段階として、一時的なめまい、言語障害、手足のしびれなどがみられることがあります。
心当たりがあれば、速やかにご受診ください。
動脈硬化の促進は、手足の血管でも起きるようになります。
なかでも足の血管が狭窄し、足先に血液が流れにくいとなれば、冷感やしびれ、歩行時の痛み(間欠性跛行)がみられるほか、病状が進行すれば潰瘍や壊死がみられることもあります。
遺伝性脂質異常症(家族性高コレステロール血症 等)で、重度のケースで起きやすいとされるものです。
具体的には、眼瞼黄色腫(まぶたに発生する黄色い隆起)、腱黄色腫(アキレス腱等で発生する黄色い隆起)などの皮膚症状です。

脂質異常症と診断され、治療が必要となれば、生活習慣の改善と薬物療法の2通りの方法が行われます。
その内容については、脂質異常のタイプ、重症度、動脈硬化性疾患など重篤な合併症のリスクなどを考慮しながら決めていきます。
いずれにしても、まずは生活習慣の改善から開始し、それだけでは効果が不十分と医師が判断すれば、薬物療法も併用します。
同疾患の治療の基本でもあります。その中身は、食事療法、運動療法、禁煙、適正飲酒などです。まずは3〜6ヶ月程度続けていきます。
最初に総エネルギー摂取量の適正化を厳守します。
肥満の方であれば、標準体重を目標に1日の摂取カロリーを設定していきます。標準体重(kg)の算出方法ですが、身長(m)の2乗に22を掛けた値になります。
また脂質の摂取量や質も要注意です。総脂質摂取量に関しては、総エネルギーの20〜25%ほどとします。なかでも飽和脂肪酸(肉の脂身、バター 等)の摂取は7%以下とすることに努めます。なお積極的に摂取して欲しいのは、n-3系多価不飽和脂肪酸(EPA・DHA等)が含まれる青魚などです。
このほか、コレステロールを多く含む食品(レバー、卵黄 等)は、1日300mg以下としてください。さらにトランス脂肪酸を含む加工食品の摂取も控えます。
その一方で、食物繊維が多く含まれる食品(野菜、海藻、きのこ、豆類 等)は、毎日20〜25g以上摂取するのが望ましいです。
食事内容は、和食中心の食生活が良いとされています。食べ方としては、野菜を先に食べる、よく噛んでゆっくり食べるといったことを実践してください。また間食は控え、夕食は就寝する3時間前までには終えてください。
運動をすることは、HDL(善玉)コレステロールを増加させ、中性脂肪を減少させる効果もあります。
そのほかにも、体重減少やインスリン抵抗性の改善にも役立ちますので、日常生活に取り入れるようにしてください。
運動にもいくつか種類がありますが、基本は有酸素運動です。
その内容としては、ウォーキング、ジョギング、水泳、サイクリングなどが推奨されています。
運動強度に関しては「ややきつい」と感じる程度(心拍数が最大心拍数の50〜70%程度)が最適とされ、1回の時間としては20〜60分、週に3〜5回程度は行うようにしてください。
なかでもLDLコレステロールを下げるには、有酸素運動のほか、適度なレジスタンス運動(筋力トレーニング)を組み合わせるのが効果的とされています。
なお脂質異常症の患者様であっても、心臓病や高血圧など他の疾患も併発している患者様については、事前に運動に関することを医師に相談し、無理のない範囲で行うようにしてください。
重要なのは継続的に運動することです。
日常生活で、できるだけ運動の習慣をつけるためには、エレベーターではなく階段を使う、一駅分歩く、こまめに立ち上がるといった活動も意識的に行えば効果的となります。
喫煙は、HDLコレステロールを低下させ、LDLコレステロールや中性脂肪を増加させてしまいます。
またニコチンや一酸化炭素などタバコに含まれる成分によって、血管を傷つけるなどして動脈硬化を促進させます。
ただ脂質異常症の方が禁煙すれば、これらの大幅にリスクを減らせるようになります。
また、アルコールの過剰摂取は中性脂肪を上昇させてしまいます。
そのため、とくに中性脂肪の数値が高い方は、アルコールの摂取量を制限してください。
日本動脈硬化学会のガイドラインによれば、純アルコールとして1日20g程度(ビール中瓶1本、日本酒1合、ワイン2杯程度)までが許容範囲とされています。
どちらも実践されるようにしてください。
生活習慣の改善だけでは、脂質のコントロールが困難、あるいは動脈硬化性疾患など合併症の発症リスクが高いと医師が診断した場合は、生活習慣の改善と共に薬物療法も併用します。脂質異常症の薬物療法では、主に以下の薬剤が用いられます。
スタチン系薬剤(HMG-CoA還元酵素阻害薬)は、LDLコレステロールの数値を低下させる薬剤になります。
脂質異常症の薬物療法では、第一選択薬になります。同薬は、肝臓でのコレステロール合成を抑制することで効果が発揮されます。
日本で承認されているスタチン系薬剤には、プラバスタチン、シンバスタチン、フルバスタチン、アトルバスタチン、ピタバスタチン、ロスバスタチンなどがあります。これらは効果の強さや副作用の出現率が異なるため、患者様の状態に合わせて処方されます。
主な副作用は、筋肉痛・筋力低下(横紋筋融解症)、肝機能障害、消化器症状などです。高齢者や腎機能低下のある患者様には、使用にあたっての注意が必要です。また定期的な血液検査でCK(クレアチンキナーゼ)値や肝機能を確認していくことも大切です。
主に中性脂肪(トリガリセライド)の数値を低下させる働きがあるとされています。また、HDLコレステロールを上昇させる効果もあります。
この場合、PPARα(ペルオキシソーム増殖因子活性化受容体α)を活性化することで作用するようになります。
日本で使用されているフィブラート系薬剤には、ベザフィブラート、フェノフィブラート、クリノフィブラート、クロフィブラートなどがあります。
そのうち、フェノフィブラートは、ベザフィブラートと比較し、腎機能には影響しにくいといわれています。
主な副作用は、消化器症状、肝機能障害、胆石症、筋肉痛などです。
なかでも腎機能障害のある患者様に関しては、注意が必要です。
また、スタチン系薬剤との併用することで、横紋筋融解症の発症リスクが上昇するので、併用の際は慎重な経過観察を要します。
同薬は、中性脂肪が高値(大半は150mg/dL以上)で、なかでも糖尿病や代謝症候群を合併している患者様の場合にフィブラート系薬剤を使用されるようになります。
それでも、LDLコレステロールを低下させる効果は限定的であるとされ、複合型脂質異常症の患者様では他の薬剤との併用を検討していくケースもあります。
上記以外では、小腸でのコレステロール吸収を阻害する薬剤でLDLコレステロールを約20%低下させるというエゼチミブがあります。
スタチンとの併用も可能で、副作用も少ないとされています。また、胆汁酸を吸着して排泄を促進させることで、コレステロール代謝を亢進させるレジンと呼ばれる薬剤もあります。これは妊婦や授乳中の女性も使用することができます。
ただし、副作用として便秘などの消化器症状がみられることもあります。
このほかにも、エイコサペンタエン酸が主成分で中性脂肪を低下させる効果のあるEPA製剤、動脈硬化の進行を抑制する効果も期待できるオメガ3脂肪酸エチル、2016年に国内で承認されたLDLコレステロールを劇的に低下させる効果があるPCSK9阻害薬などもあります。
【診療内容】
糖尿病内科 一般内科 内分泌内科(甲状腺疾患など)
【対象疾患】
糖尿病 高血圧 脂質異常症 高尿酸血症・痛風 肥満症 動脈硬化 甲状腺疾患 睡眠時無呼吸症候群(いびき) 骨粗鬆症 更年期障害 ロコモフレイル (女性、男性(LOH症候群))など


予約tel.050-1721-5178
WEB予約